Knochenaugmentation
Knochenaugmentation
Der gezielte Aufbau von Gewebe wird als Augmentation bezeichnet.
Ziel augmentativer Maßnahmen am Knochen ist in der Zahnheilkunde einerseits die Rekonstruktion verloren gegangener Knochensubstanz, etwa bei Parodontaldefekten (Auffüllen von Knochentaschen) oder Kieferkammatrophie, darüber hinaus aber auch die Gewinnung zusätzlichen Knochenvolumens in vorher nicht knöchernen Bereichen, z.B. in der Extraktionsalveole (Socket preservation) oder am Kieferhöhlenboden (Sinusbodenaugmentation).
In der Regel werden für Augmentationen zusätzliche (resorbierbare oder nicht resorbierbare) Materialien eingebracht:
Dabei kann es sich um Membranen handeln, die vor allem der Abschirmung des Augmentationsbereiches vor einwachsendem Schleimhaut- und Bindegewebe dienen (Gesteuerte Knochenregeneration, GBR). Die meist granulierten Knochenersatzmaterialien können synthetischen Ursprungs sein, bei tierischem Material handelt es sich häufig um bovinen (d.h., Rinder-) Knochen. Natürlicher Knochen bietet gegenüber künstlichen Materialien oft entscheidende strukturelle Vorteile, so etwa eine sehr hohe Porosität, die das Einlagern von Gewebsflüssigkeiten und die Durchdringung mit neu gebildetem körpereigenen Knochen erleichtert.
Bei menschlichem Knochen unterscheidet man zwischen Autotransplantat (Spender ist Empfänger) mit Entnahme von Knochen aus anderen Kiefer- oder Körperregionen und Allotransplantat (Spender≠Empfänger) etwa aus Leichenknochen.
Jegliches Fremdgewebe muss außerordentlich sorgfältig von lebensfähigem Gewebe gereinigt werden (Sterilisation, Denaturierung von Proteinen, Entfernung organischer Komponenten, etc.), um eine Infektionsgefahr auszuschließen.
Einige Augmentationsverfahren erfordern einen räumlich und/oder zeitlich getrennten Zweiteingriff, etwa zur Transplantatentnahme oder Entfernung nicht resorbierbarer Materialien oder Hilfseinrichtungen.
Knochenaugmentationen dienen häufig zur Vorbereitung oder Begleitung von Implantationen, um eine ästhetisch und funktionell optimale Implantatposition realisieren zu können. Als "Goldstandard" gilt dafür neben der Distraktionsosteogenese die Augmentation mit autologem Eigenknochen, in Form aufgefangener und mit Eigenblut vermischter Knochenspäne, neuerdings auch mit in einer Gewebskultur "gezüchteten" Knochenzellen (bone tissue engineering), vor allem aber als autologes Blocktransplantat.
Dabei werden anderenorts entnommene Knochenblöcke am gewünschten Implantationsort mit Membranen, Nägeln, Schrauben etc. befestigt Typische Bereiche für eine Knochenaugmentation im Sinne einer Auflagerungsplastik sind der Unterkieferseitenzahnbereich (Ausgleich einer Kieferkammatrophie) und die Oberkieferfront (Verstärkung der labialen Knochenlamelle).
Durch eine anfängliche Überdimensionierung des Transplantats kann der im Verlauf der Heilungsphase zu erwartende Volumenverlust des Augmentats von bis zu 50 % kompensiert werden.
Während Eigenknochen vollständig einheilt, können (osteokonduktive oder osteoinduktive) Fremdmaterialien oft nur teilweise und sehr langsam resorbiert werden und sind noch nach vielen Jahren nachweisbar.
Der Erfolg einer Augmentation kann durch die Verwendung von Wachstumsfaktoren (meist Proteine, Hormone) gefördert werden, die das Knochenwachstum anregen (z.B. BMPs, bone morphogenetic proteins).
Want to give it a try ...
... or need professional advice?
Get in touch with us or click Contact.
Word of the day
| English | German |
|---|---|
| platform-switching | Plattform-switching |
Focus text of the month
Composites also composite (from the Latin componere = to compose) are tooth-coloured filling materials with plastic properties used in dental treatment. In lay terms they are often referred to as plastic fillings, also erroneously sometimes confused with ceramic… Composites also composite (from the Latin componere = to compose) are tooth-coloured filling materials with plastic properties used in dental treatment. In lay terms they are often referred to as plastic fillings, also erroneously sometimes confused with ceramic fillings due to their tooth colour. After being placed in a cavity they cure chemically or by irradiating with light or a combination of the two (dual-curing). Nowadays, composites are also used as luting materials. The working time can be regulated with light-curing systems, which is a great advantage both when placing fillings and during adhesive luting of restorations. Dual-curing luting materials are paste/paste systems with chemical and photosensitive initiators, which enable adequate curing, even in areas in which light curing is not guaranteed or controllable. Composites were manufactured in 1962 by mixing dimethacrylate (epoxy resin and methacrylic acid) with silanized quartz powder (Bowen 1963). Due to their characteristics (aesthetics and advantages of the adhesive technique) composite restorations are now used instead of amalgam fillings.
The material consists of three constituents: the resin matrix (organic component), the fillers (inorganic component) and the composite phase. The resin matrix mainly consists of Bis-GMA (bisphenol-A-glycidyldimethacrylate). As Bis-GMA is highly viscous, it is mixed in a different composition with shorter-chain monomers such as, e.g. TEGDMA (triethylene glycol dimethacrylate). The lower the proportion of Bis-GMA and the higher the proportion of TEGDMA, the higher the polymerisation shrinkage (Gonçalves et al. 2008). The use of Bis-GMA with TEGDMA increases the tensile strength but reduces the flexural strength (Asmussen & Peutzfeldt 1998). Monomers can be released from the filling material. Longer light-curing results in a better conversion rate (linking of the individual monomers) and therefore to reduced monomer release (Sideriou & Achilias 2005) The fillers are made of quartz, ceramic and/ or silicon dioxide. An increase in the amount of filler materials results in decreases in polymerisation shrinkage, coefficient of linear expansion and water absorption. In contrast, with an increase in the filler proportion there is a general rise in the compressive and tensile strengths, modulus of elasticity and wear resistance (Kim et al. 2002). The filler content in a composite is also determined by the shape of the fillers.
Composite restorations Conclusion |

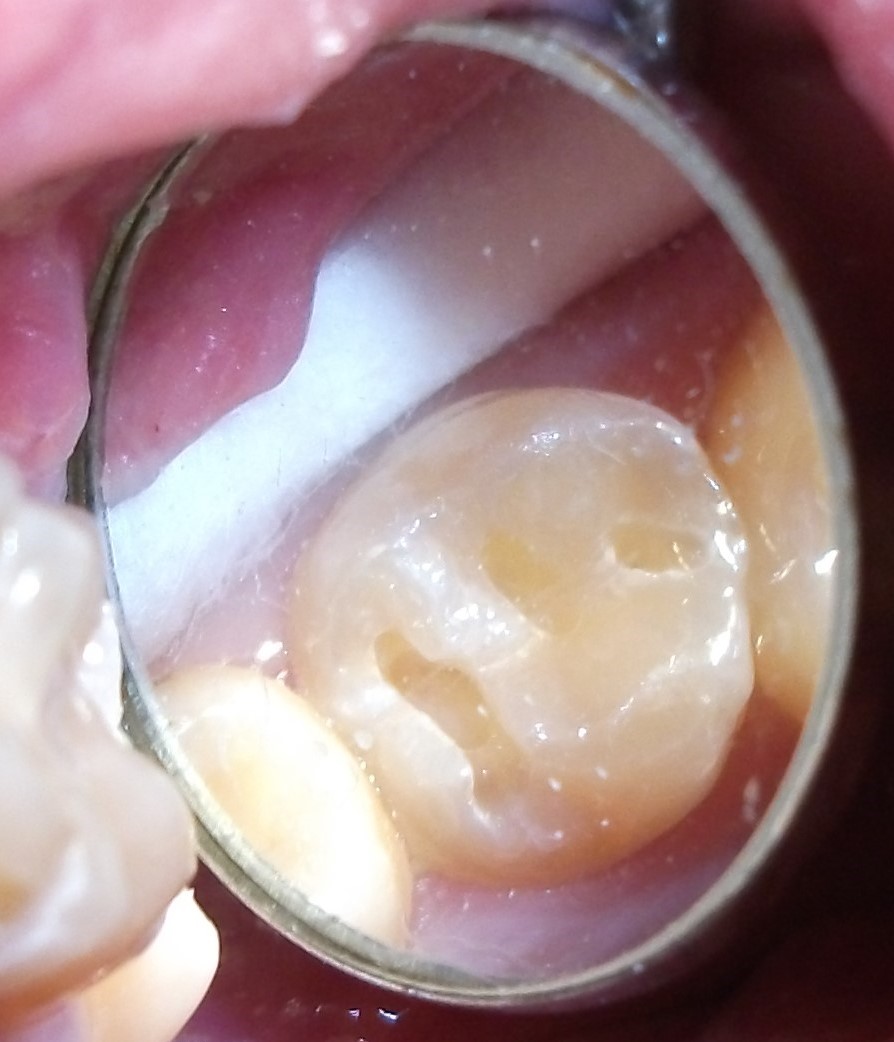 Minimally-invasive preparation and
Minimally-invasive preparation and 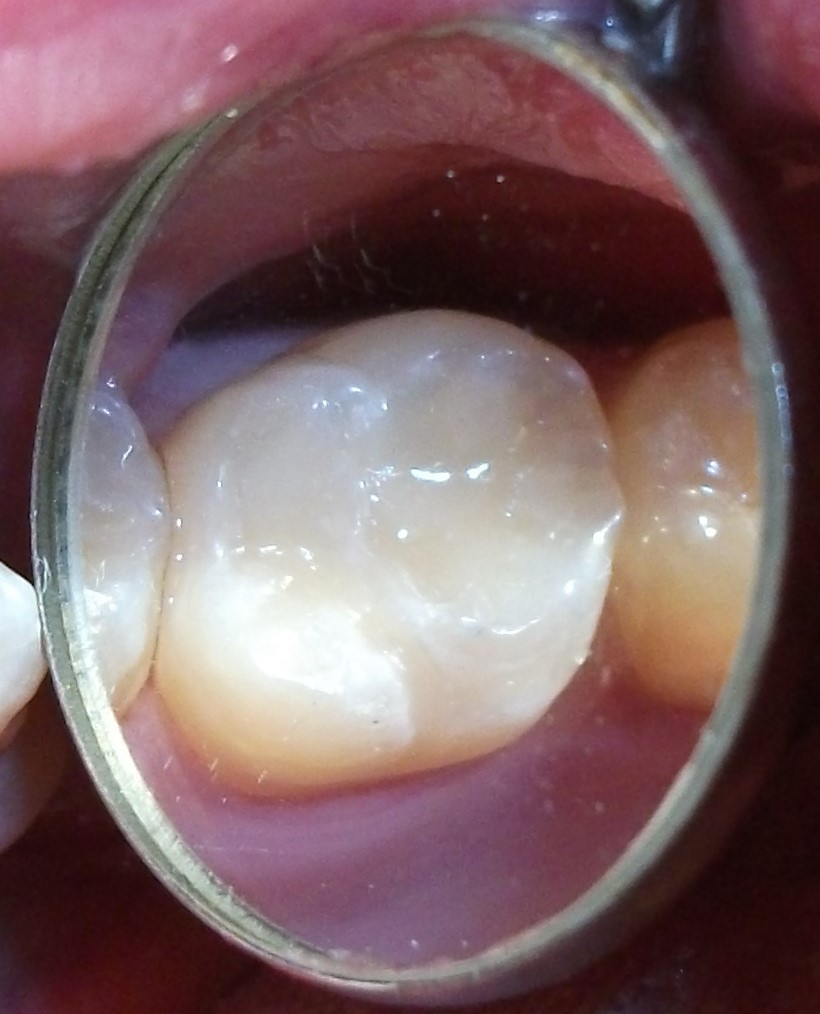 indiscernible composite restoration
indiscernible composite restoration