Membranen
Membranen werden in der Zahnheilkunde seit etwa 1980 zur Abdeckung natürlich vorhandener, krankhaft entstandener oder künstlich geschaffener Gewebsräume verwendet. Sie haben eine Barrierefunktion. Das Einwachsen unerwünschter Gewebe in den abgegrenzten Raum soll verhindert, die Entstehung erwünschter Gewebe innerhalb des Raums im Sinne von GTR/GBR abgeschirmt und gefördert werden. Die ideale M. sollte folgende Eigenschaften aufweisen: Keine Auslösung einer Immunreaktion, ungiftig (Biokompatibilität), kein Infektionsrisiko, form-, adaptier- und schneidbar, ausreichend standfest/starr und lagestabil, ggf. für Substanzen, aber nicht für Zellen permeabel, zeitlich bestimmbare Platzhalterfunktion, ggf. planbarer biologischer Abbau.
Nicht-resorbierbare M.
Nicht-resorbierbare M. können etwa aus Zellulose-Ester, PTFE, oder Titan bestehen. Sie müssen stets in einem zweiten operativen Eingriff entfernt werden.
Zellulose-Ester-M.
Erste Generation verwendeter Membranen (ca. 1980) zur Abschirmung gegen Bakterien.
PTFE-M.
Flexible, reißfeste M. aus ePTFE (gerecktes [engl. "expanded"] Polytetrafluorethylen =Teflon®) mit Mikroporen, die eine Exposition risikoarm machen, da keine Zellen oder Mikroorganismen durchtreten können. Teilweise Verstärkung mit Titangittern, dadurch sehr standfest und formstabil, gut geeignet zur Abdeckung ausgedehnter Augmentationen.
Titan-M.
Titanfolien mit einer Stärke um die 30 µm sind gut geeignet für GBR und Kieferkammaufbau. Sie sind vollkommen dicht und können vorgespannt werden.
Resorbierbare M.
Für resorbierbare M. ist wegen ihrer Gewebsintegration kein Zweiteingriff zur Entfernung erforderlich. Sie werden deshalb bevorzugt eingesetzt, wenn erwartungsgemäß eine dauerhaft vollständige Bedeckung der Membran durch Gewebe möglich ist und die Gewebestützung nicht im Vordergrund steht.
Als resorbierbare M. werden im Dentalbereich ausschließlich alloplastische Materialien verwendet. Man unterscheidet hydrophobe, synthetische Polymer-M. (etwa aus Polylactid) von hydrophilen, xenogenen (z.B. bovinen oder porcinen) Kollagen-M.
Polylactid-M.
Diese meist mehrschichtigen, zunächst steifen, im Mund aber formbaren M. werden vor allem zur GTR in der Parodontologie, seltener für die GBR eingesetzt. Es handelt sich um Polymere der beiden Enantiomere (D- und L-Form) der Milchsäure, ggf. ergänzt um Glykolid-Anteile. Nach einer Liegedauer von 20 Wochen beginnen diese M. über Zwischenstufen hydrolytisch in die Endprodukte Wasser und CO2 zu zerfallen. Dieser Prozess ist nach ca. einem Jahr abgeschlossen.
Kollagen-M.
Um eine Übertragung von Pathogenen ausschließen zu können, ist bei diesen M. tierischen Ursprungs (meist Rind oder Schwein) sorgfältige Vorbehandlung nötig. Bei der Kollagenstruktur ist zwischen steiferen (künstlich) quervernetzten und flexibleren (nativ, natürlich) nicht quervernetzten Materialien zu unterscheiden. Indikationen für K. sind Stabilisierung von Extraktionsalveolen, Deckung von Knochendefekten und Augmentaten, präprothetischer Kieferkammaufbau und Parodontalchirurgie.
Want to give it a try ...
... or need professional advice?
Get in touch with us or click Contact.
Word of the day
| English | German |
|---|---|
| osteoinductive | osteoinduktiv |
Focus text of the month
Composites also composite (from the Latin componere = to compose) are tooth-coloured filling materials with plastic properties used in dental treatment. In lay terms they are often referred to as plastic fillings, also erroneously sometimes confused with ceramic… Composites also composite (from the Latin componere = to compose) are tooth-coloured filling materials with plastic properties used in dental treatment. In lay terms they are often referred to as plastic fillings, also erroneously sometimes confused with ceramic fillings due to their tooth colour. After being placed in a cavity they cure chemically or by irradiating with light or a combination of the two (dual-curing). Nowadays, composites are also used as luting materials. The working time can be regulated with light-curing systems, which is a great advantage both when placing fillings and during adhesive luting of restorations. Dual-curing luting materials are paste/paste systems with chemical and photosensitive initiators, which enable adequate curing, even in areas in which light curing is not guaranteed or controllable. Composites were manufactured in 1962 by mixing dimethacrylate (epoxy resin and methacrylic acid) with silanized quartz powder (Bowen 1963). Due to their characteristics (aesthetics and advantages of the adhesive technique) composite restorations are now used instead of amalgam fillings.
The material consists of three constituents: the resin matrix (organic component), the fillers (inorganic component) and the composite phase. The resin matrix mainly consists of Bis-GMA (bisphenol-A-glycidyldimethacrylate). As Bis-GMA is highly viscous, it is mixed in a different composition with shorter-chain monomers such as, e.g. TEGDMA (triethylene glycol dimethacrylate). The lower the proportion of Bis-GMA and the higher the proportion of TEGDMA, the higher the polymerisation shrinkage (Gonçalves et al. 2008). The use of Bis-GMA with TEGDMA increases the tensile strength but reduces the flexural strength (Asmussen & Peutzfeldt 1998). Monomers can be released from the filling material. Longer light-curing results in a better conversion rate (linking of the individual monomers) and therefore to reduced monomer release (Sideriou & Achilias 2005) The fillers are made of quartz, ceramic and/ or silicon dioxide. An increase in the amount of filler materials results in decreases in polymerisation shrinkage, coefficient of linear expansion and water absorption. In contrast, with an increase in the filler proportion there is a general rise in the compressive and tensile strengths, modulus of elasticity and wear resistance (Kim et al. 2002). The filler content in a composite is also determined by the shape of the fillers.
Composite restorations Conclusion |

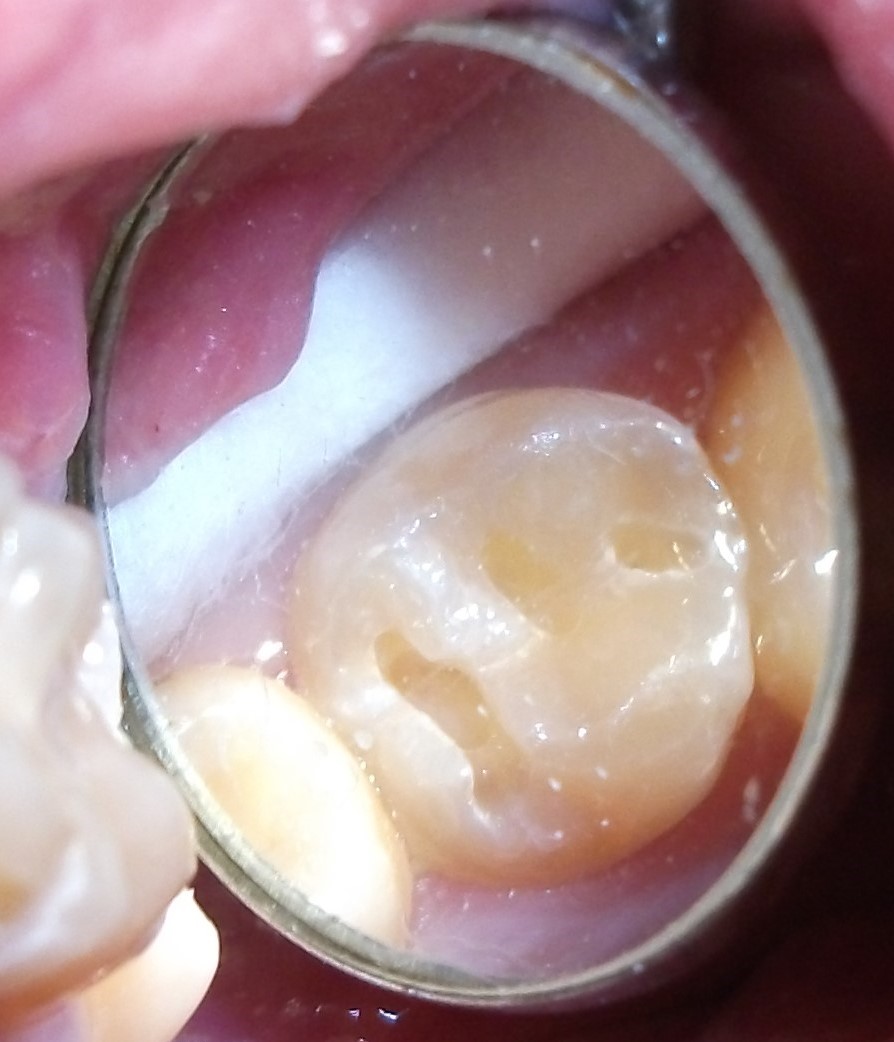 Minimally-invasive preparation and
Minimally-invasive preparation and 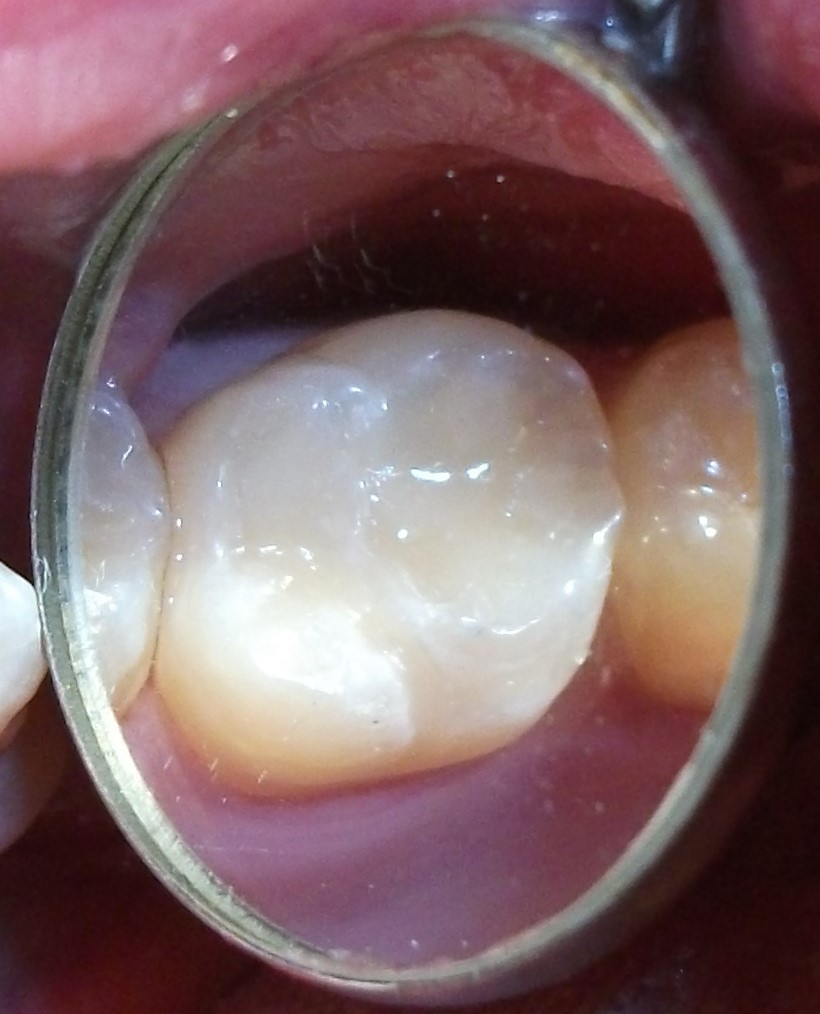 indiscernible composite restoration
indiscernible composite restoration