Glasfaserband
Glasfaserband (Schienung von Zähnen/Versteifung von Restaurationen)
Ein Glasfaserband besteht aus zu sehr dünnen Fäden (Durchmesser 10 µm bis 20 µm) gezogenem Glas. Die entstehenden Glasfasern („Langfasern“ >10 mm) können einfach gleichsinnig nebeneinander liegen, verdrillt werden (Stränge, Matten) oder wie bei Textilien zu Geweben oder Geflechten miteinander verknüpft werden, um die Formstabilität und Widerstandsfähigkeit gegen Kräfte aus unterschiedlichen Richtungen stark zu verbessern.
Durch die Einbettung der Glasfasern in einen umhüllenden anderen Werkstoff (Matrix) entsteht ein Verbundwerkstoff (allgemein: „Composite-Material“). Wurden in der Zahnheilkunde in den 70er Jahren zunächst lose Glasfasern sporadisch zur Verstärkung eingesetzt, hat sich seit den 90er Jahren die Anwendung von Glasfaserbändern etabliert.
Glasfasern bieten gegenüber anderen, technisch verwendeten Fasern (z.B. Carbon-/Kohlefasern) den entscheidenden Vorteil, transparent und ästhetisch unauffällig zu sein. Um den Verbund mit der Kunststoff-Matrix zu verbessern, wird die Glasfaseroberfläche silanisiert. Es folgt die Imprägnierung (Durchtränkung, „Wetting“) der Glasfasern mit einem Haftvermittler/Bonding/Dental-Adhäsiv. Bei den heute im Dentalbereich üblichen konfektionierten Bändern ist zwischen nicht vorimprägnierten und vorimprägnierten (sog. „Prepregs“ von engl. preimpregnated) zu unterscheiden.
Glasfaserbänder werden in verschiedenen Disziplinen der Zahnheilkunde mit oder ohne Vorpräparation von Zahnsubstanz eingesetzt, in der
- Kieferorthopädie: als Platzhalter zur Offenhaltung von Zahnlücken oder als Retainer nach Behandlungsabschluss
- Traumatologie: zur Fixation traumatisch gelockerter oder reimplantierter Zähne (alternativ und/oder ergänzend zu Metallschienen)
- Implantologie: zur Überbrückung der Einheilzeit (Langzeitprovisorium)
- Parodontologie: als parodontale Schienung
- Prothetik: Für substanzschonende provisorische Brücken (z.B. auch in Form von „Echtzahnprovisorien“, bei denen die natürliche Zahnkrone als Brückenglied genutzt wird) und minimalinvasivem definitivem Zahnersatz, (z.B. bei einseitig fixierten Komposit-Brücken in Fällen unzureichenden Knochenangebots im Frontzahnbereich.)
Die Glasfaserbänder müssen sehr vorsichtig mit Metallinstrumenten gehandhabt werden, um eine Kontamination der Haft-Oberfläche mit nachfolgendem Adhäsiv-Versagen zu vermeiden. Geschützte Aufbewahrung verhindert Austrocknen, Materialalterung oder vorzeitige Polymerisation. Mit Applikation aus einem lichtgeschützter Fläschchen wird eine erhebliche Vereinfachung bei gleichzeitig deutlich verlängerter Haltbarkeit erreicht.
Viele Dentalwerkstoffe weisen gute Druckfestigkeit auf, Glasfasern verbessern vor allem die Zugfestigkeit, sind also am wirkungsvollsten in Zugzonen einzubringen. Mechanische Eigenschaften des Verbundes werden von verschiedenen Faktoren beeinflusst: Der Anteil von Fasern und Matrix sollte nahe bei je 50 % liegen, um die Vorteile der Glasfaser nutzen zu können und Kohäsivbrüche innerhalb zu dicker Composite-Bereiche zu vermeiden. Dies ist bereits werksseitig der Fall bei vorimprägnierten Bändern. Sie sollen deshalb eng am Zahn anliegen (bei Schienungen girlandenförmig im Interdentalraum) und die zu erstellende Konstruktion möglichst vollständig ausfüllen.
Nach Fertigstellung einer Schienung oder Restauration müssen die Glasfasern (zur Vermeidung von Aussplitterungen und Aufquellen durch Wasserzutritt) stets dünn, aber vollständig von Composite bedeckt sein, meist werden dazu fließfähige niedrig-gefüllte Composite-Materialien („Flowables“) in Pinseltechnik aufgetragen.
PROBIEREN SIE ES EINFACH AUS !!!
Von uns erhalten Sie professionelle Unterstützung.
Treten Sie mit uns in Kontakt oder nutzen Sie unser Kontaktformular.
Wort des Tages
| Deutsch | Englisch |
|---|---|
| Hubweg | travel, lift range |
Schwerpunkttext des Monats
Totalprothesen Totalprothesen
Da bei der TP keine Informationen über Bisshöhe, Bisslage, Zahnstellung, etc. aus noch vorhandenen Zähnen abgeleitet werden können, ist die schrittweise Rekonstruktion von Kieferrelation und Weichteilstützung, Funktion und Ästhetik anhand anatomischer Gegebenheiten eine besondere Herausforderung. Die Konstanz von Messgrößen wie etwa der Ruheschwebelage oder das Ausmaß ihrer Veränderlichkeit durch Zahnverlust und Zahnersatz sind dabei umstritten. Zur Herstellung von TP werden traditionell mit konfektionierten Löffeln Situationsabformungen der Kiefer und ggf. auch alter Prothesen abgenommen. Auf den Situationsmodellen erstellte individuelle Abformlöffel (Funktionslöffel) oder vorhandene Prothesen dienen nach Anpassung und Ergänzung (z.B. mit Thermoplasten, Silikonen) zur Funktionsabformung. Standfestes, langsam härtendes Abformmaterial (z.B. PVS) führt einerseits zu einer je nach Resilienz der Schleimhaut unterschiedlichen Kompression, so dass eine gleichmäßige Druckverteilung resultiert, um späteren Druckstellen vorzubeugen. Außerdem werden die Funktionsbewegungen (Schluck-, Zungen-, Mund-, Kiefer- und Lippenbewegungen) erfasst, um anatomische und funktionelle Grenzen (etwa zu beweglichen Schleimhautanteilen, Bändern oder dem Gaumensegel) freizuhalten. Bei der TP wird so im Oberkiefer eine Saughaftung angestrebt (distale Abschlusskante auf der Grenze zwischen hartem und weichem Gaumen, "A(h)"-Linie), im Unterkiefer zumindest eine ruhige Lage.
Die Bissregistrierung und Festlegung von Mittellinie, Kauebene und Bisshöhe erfolgt anhand von Schablonen mit Bisswällen oder Pfeilwinkelregistrat, die Überprüfung etwa durch Sprechproben. Zur arbiträren Scharnierachsenbestimmung kann eine Gesichtsbogenübertragung dienen. Eine Anprobe der auf Kunststoffschablonen in Wachs aufgestellten konfektionierten Prothesenzähne erlaubt die Überprüfung von Ästhetik, Halt, Okklusion, Artikulation und Sprachfähigkeit vor der Fertigstellung. Sie erfolgt im zahntechnischen Labor, es werden vielfältige Verfahren mit Kalt- und Heißpolymerisaten, Pressen, Stopfen. Spritzen und Gießen, Küvetten oder Vorwällen etc. angewendet. Nach abschließender Einstellung von Okklusion und Artikulation, Ausarbeitung und Politur erfolgt die Eingliederung.
Neuerdings kann dieser seit Jahrzehnten etablierte Ablauf mit fünf bis sechs Sitzungen durch weitgehende Digitalisierung deutlich (auf zwei bis drei Termine) verkürzt werden. Verschiedene Hersteller bieten die Übertragung am Patienten gewonnener Daten in ein computergestütztes virtuelles System an. Mittels CAD-Programmen werden im virtuellen Artikulator digitalisierte Patientenanatomie und konfektionierte Zähne oder Zahnreihen in Beziehung gesetzt, per CAM-Verfahren wird dann die Prothesenbasis aus einem Rohling ausgefräst. Die Zahnreihen sind entweder voraufgestellt im Fräs-Rohling integriert (TP ist sofort fertig) oder werden aus konfektionierten Zähnen aufgestellt (Wachsanprobe und Anpassungen möglich). |

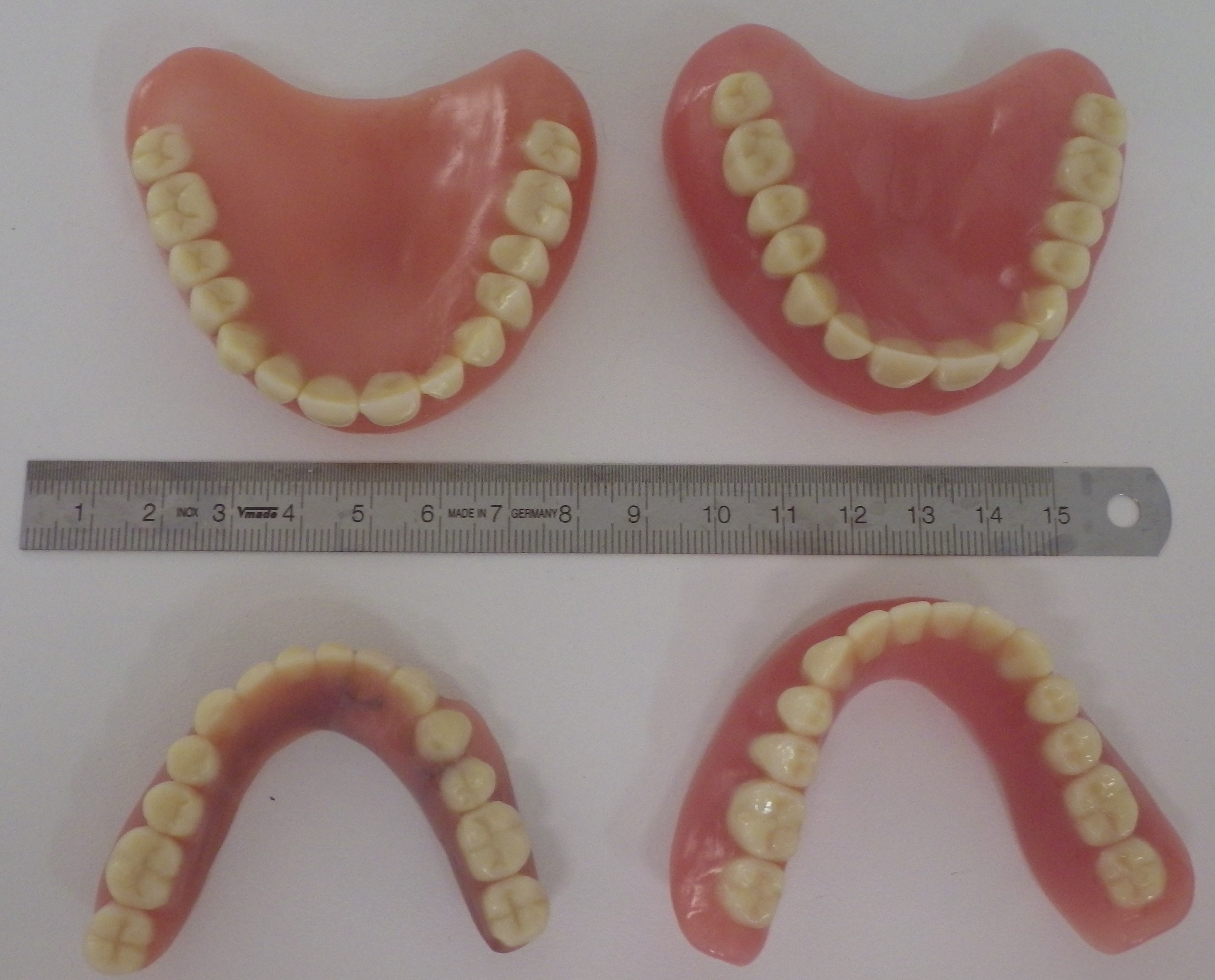 Totalprothesenoberseiten alt/neu
Totalprothesenoberseiten alt/neu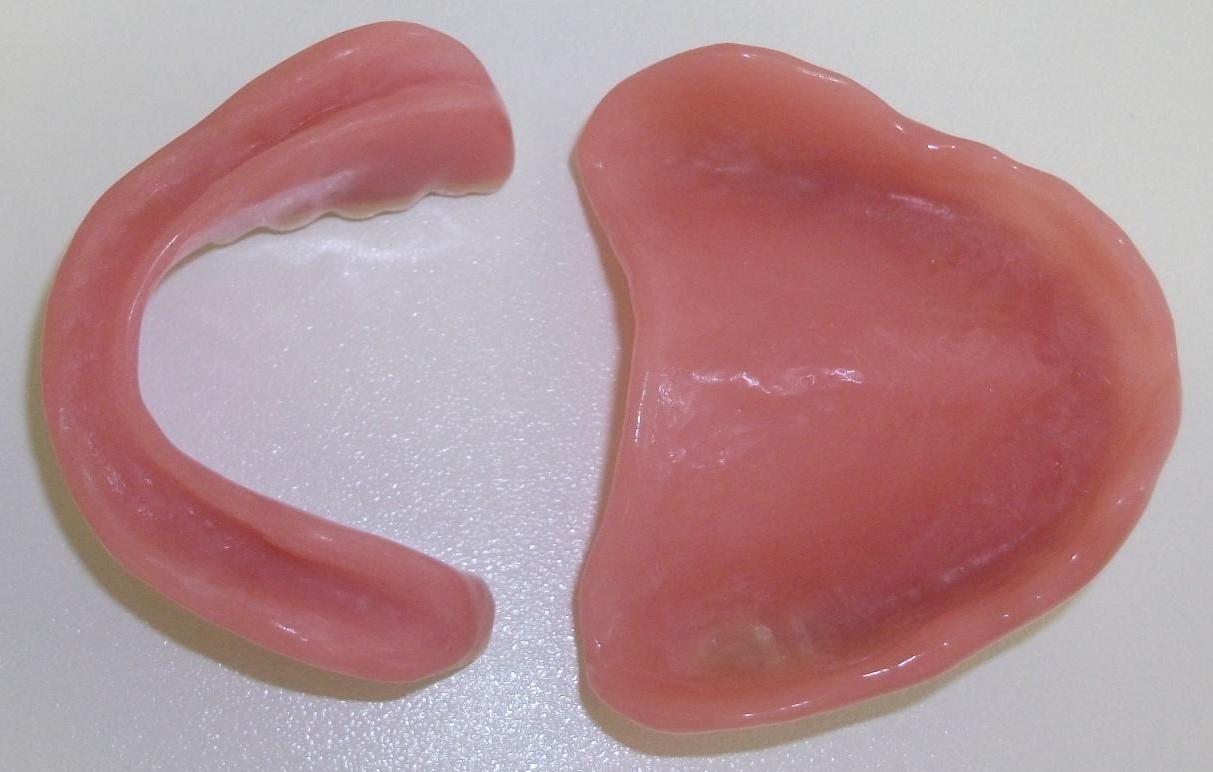 Totale Unterseite
Totale Unterseite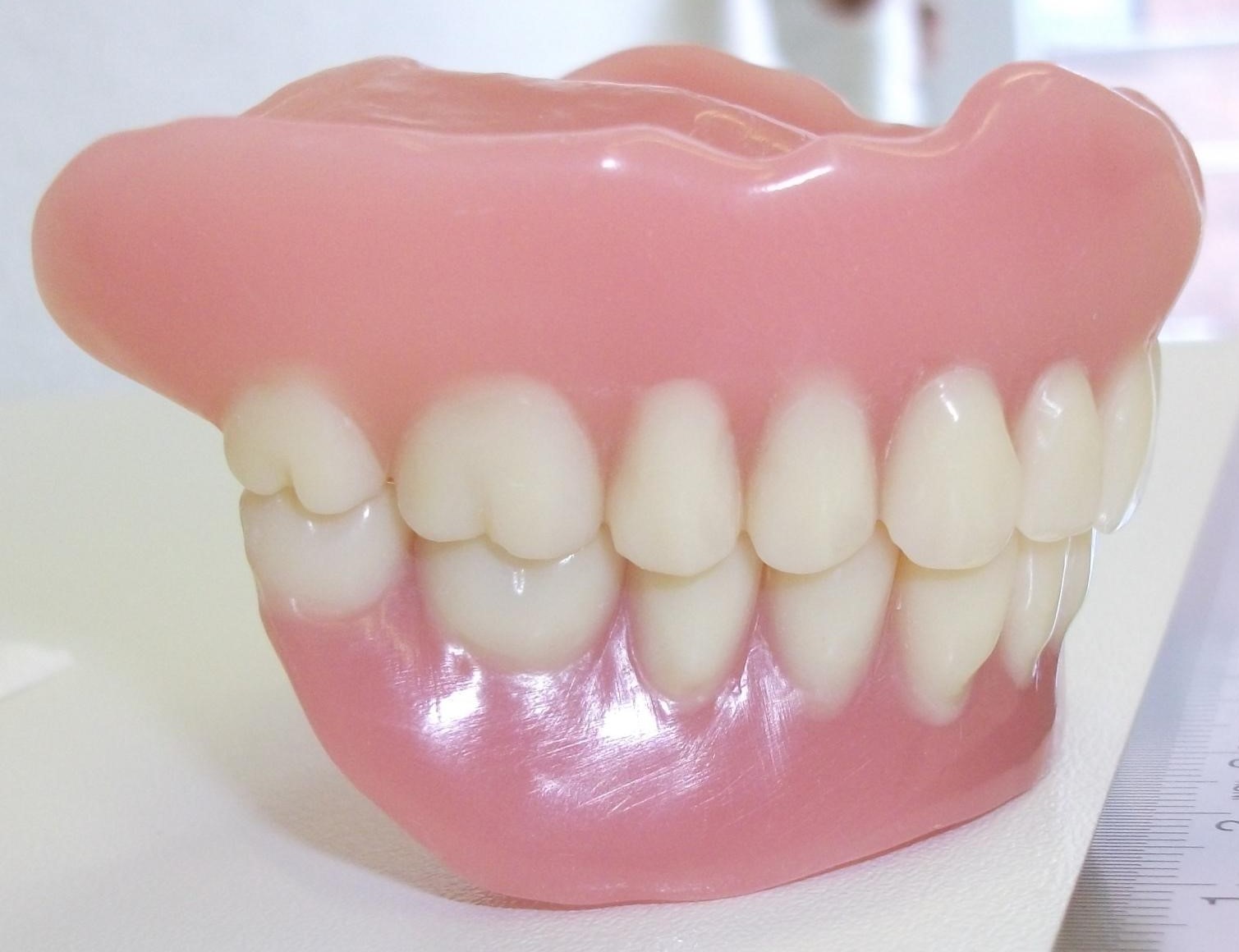 Totale Seitenansicht
Totale Seitenansicht