CMD
CMD (craniomandibuläre/kraniomandibuläre Dysfunktion) ist ein Sammelbegriff für verschiedenartige Störungen der normalen Funktion des Kauorgans (auch "Kauapparat", mit Zähnen, Kiefern, Zunge, Kiefergelenken, Kaumuskulatur, beteiligten neuronalen Schaltkreisen und benachbarten anatomischen Strukturen) vielfältiger Symptomatik. Alternative Bezeichnungen sind craniovertebrale Dysfunktion (CVD), Myoarthropathie, stomatognathe Dysfunktion, temporomandibuläre Dysfunktion (TMD) u.v.m.
Die Symptome von CMD lassen sich grob in die Bereiche Gelenkbeschwerden (Arthropathie), Verlagerung des Diskus (Diskopathie), myofaszialer Schmerz (Myopathie), sowie sonstige körperliche und psychische Symptome einteilen. Im Einzelnen kann es im Kiefergelenk zu Schmerzen, Knack- oder Reibegeräuschen kommen, die Mundöffnung kann eingeschränkt sein, bis hin zur Kieferklemme. Von der geradlinigen, senkrechten Mundöffnung können Seitenabweichungen auftreten (Deflektion, Deviation). Auch eine vermehrte Beweglichkeit des Unterkiefers ist möglich, er kann auch "ausrenken" (Kiefersperre, Luxation), z.B. bei weitem Gähnen. Verspannung und Schmerz im Bereich von Kaumuskulatur, Kopf, Gesicht und Nacken sind häufig. In selteneren Fällen können auch Ohrenschmerzen, Ohrgeräusche (Tinnitus), Mundtrockenheit oder Geschmacksstörungen auftreten.
Zur Feststellung und genaueren Bestimmung einer CMD ist zusätzlich zur allgemeinen zahnärztlichen Untersuchung und Diagnostik zunächst eine orientierende (Schnelltest), bei Indizien für das Vorliegen einer CMD dann umfassende Befunderhebung des Kausystems (Funktionsanalyse, Funktionsdiagnostik) erforderlich. Dazu gehören Untersuchungen von Kiefergelenken und Muskulatur mit der Hand (manuelle Funktionsanalyse), mit besonderen Messgeräten (instrumentelle Funktionsanalyse) und oft auch spezielle Röntgenaufnahmen (Kiefergelenkaufnahme), sowie standardisierte Fragebögen zur Erhebung der speziellen Patientenanamnese. Befunde werden in einem standardisierten Formular (Funktionsstatus) erfasst und ausgewertet.
Mögliche Ursachen von CMD sind - neben verschiedenen Allgemeinerkrankungen (Rheuma, Arthritis, Muskel- und Nerv-Erkrankungen) angeborene und erworbene Zahnfehlstellungen (Kippung, Drehung, Verlängerung), Verzahnungs- und Bisslagestörungen ("Okklusopathie", Kreuzbiss, Kopfbiss, Tiefbiss, offener Biss), Zahnlücken, falsche vertikale Relation von Prothesen, Brücken, Kronen oder Füllungen, Fehlhaltungen des Bewegungsapparates, Unfälle, Überlastungen und Überdehnungen (Kraftsport, Dauer-Kaugummikauen, lange Zahnbehandlungen, Operationen in Vollnarkose), Parafunktionen ("Habits") wie Nägel-/Stiftbeißen und Bruxismus (Pressen, Knirschen) aber auch Stress und seelische/psychische Belastungen und Erkrankungen (Psychosen, Depressionen, Angststörungen). Selten gibt es nur eine einzige Ursache, meist sind mehrere Faktoren gemeinsam an der Entstehung von CMD beteiligt (multifaktorielle Ätiologie).
Viele Störungen sind geringgradig und harmlos. Auch gravierendere Störungen können beschwerdefrei sein (man spricht dann ggf. von "kompensierter CMD") oder mit passageren Beschwerden bis hin zu häufigem und/oder lang anhaltendem Schmerz einhergehen. Dauerhafte Störungen können zu Schäden an Teilen des Kauapparates, vor allem an Zähnen (starke Abnutzung), Zahnbett (Parodontitiden) und Kiefergelenken (Verschleiß, habituelle Luxation), aber auch zu hartnäckigen Neuropathien ("Trigeminusneuralgie") führen. Deshalb sollten deutlich erkennbare, störende oder schmerzhafte CMD behandelt werden.
Gegenseitige Wechselwirkungen zwischen CMD im Kopfbereich, Veränderungen der Körperhaltung und weiter entfernten Abschnitten des Bewegungsapparates (muskuloskeletales System), etwa Kopf, Nacken, Schultern, Wirbelsäule, Hüften, Knie und Füße), sowie der psychischen Gegebenheiten machen therapeutisch oft eine interdisziplinäre Zusammenarbeit, etwa zwischen Zahnarzt, Orthopäde, Physiotherapeut, Psychotherapeut etc. sinnvoll.
Zunächst werden leicht umkehrbare (reversible) und/oder weniger eingreifende (gering invasive) Behandlungsmöglichkeiten gewählt, etwa kurzfristige Schmerzlinderung (mit Analgetika, Kälte- oder Wärme-Applikation) Vorbeugung und Selbsthilfe (Schonkost, Bewegungs- und Entspannungsübungen), physikalische und Physio-Therapie, psychosomatische Medizin, sowie abnehmbare Schienen. Bei der Behandlung von CMD werden regelmäßig zahntechnisch hergestellte Schienen verschiedener Art eingesetzt. Ziele der Schienentherapie sind u.a.: Umsteuerung und Neuorientierung des Kausystems, Entspannung (Relaxation) der Muskulatur; Änderung der Position des Gelenkköpfchens (Retraktion, Reposition, Distraktion); Schutz von Zähnen und Restaurationen vor Abnutzung/Verschleiß (Attrition) Sprüngen, Absprengungen und des Parodontiums vor Überlastung.
Nicht umkehrbare (invasive, irreversible) Behandlungsansätze (z.B. starkes "systematisches" Einschleifen, Zahnersatz, Kieferorthopädie, Operationen) bleiben meist schwereren Krankheitsverläufen vorbehalten.
Zwischen CMD und anderen Bereichen der Zahnmedizin bestehen enge Wechselbeziehungen: Eine CMD sollte (zur Erfolgssicherung) ausgeschlossen oder therapiert sein, bevor umfangreiche (konservierende oder prothetische) Restaurationen erfolgen, diese werden ggf. auch zur Sicherung einer neuen, bei der CMD-Therapie erarbeiteten, beschwerdefreien "therapeutischen" Bisslage eingesetzt. Kieferorthopädische Behandlungen sollten zum einen die Begünstigung einer CMD vermeiden, können aber auch zu deren Therapie angewendet werden. Umgekehrt können CMD-Therapien kieferorthopädische Auswirkungen zeigen.
Alle Aspekte von CMD unterliegen seit Jahrzehnten intensivem fachlichem Disput zwischen einander teils gegenseitig ausschließenden Denkansätzen. Neben Terminologie, Ätiologie, Diagnostik, Manifestation und Bedeutung von CMD werden auch sämtliche Therapieansätze (deren Evidenzbasierung auf systematische Schwierigkeiten stößt) immer wieder grundsätzlich in Frage gestellt.
Want to give it a try ...
... or need professional advice?
Get in touch with us or click Contact.
Word of the day
| English | German |
|---|---|
| telescopic crown | Doppelkrone, teleskopierende Krone, Teleskopkrone |
Focus text of the month
Composites also composite (from the Latin componere = to compose) are tooth-coloured filling materials with plastic properties used in dental treatment. In lay terms they are often referred to as plastic fillings, also erroneously sometimes confused with ceramic… Composites also composite (from the Latin componere = to compose) are tooth-coloured filling materials with plastic properties used in dental treatment. In lay terms they are often referred to as plastic fillings, also erroneously sometimes confused with ceramic fillings due to their tooth colour. After being placed in a cavity they cure chemically or by irradiating with light or a combination of the two (dual-curing). Nowadays, composites are also used as luting materials. The working time can be regulated with light-curing systems, which is a great advantage both when placing fillings and during adhesive luting of restorations. Dual-curing luting materials are paste/paste systems with chemical and photosensitive initiators, which enable adequate curing, even in areas in which light curing is not guaranteed or controllable. Composites were manufactured in 1962 by mixing dimethacrylate (epoxy resin and methacrylic acid) with silanized quartz powder (Bowen 1963). Due to their characteristics (aesthetics and advantages of the adhesive technique) composite restorations are now used instead of amalgam fillings.
The material consists of three constituents: the resin matrix (organic component), the fillers (inorganic component) and the composite phase. The resin matrix mainly consists of Bis-GMA (bisphenol-A-glycidyldimethacrylate). As Bis-GMA is highly viscous, it is mixed in a different composition with shorter-chain monomers such as, e.g. TEGDMA (triethylene glycol dimethacrylate). The lower the proportion of Bis-GMA and the higher the proportion of TEGDMA, the higher the polymerisation shrinkage (Gonçalves et al. 2008). The use of Bis-GMA with TEGDMA increases the tensile strength but reduces the flexural strength (Asmussen & Peutzfeldt 1998). Monomers can be released from the filling material. Longer light-curing results in a better conversion rate (linking of the individual monomers) and therefore to reduced monomer release (Sideriou & Achilias 2005) The fillers are made of quartz, ceramic and/ or silicon dioxide. An increase in the amount of filler materials results in decreases in polymerisation shrinkage, coefficient of linear expansion and water absorption. In contrast, with an increase in the filler proportion there is a general rise in the compressive and tensile strengths, modulus of elasticity and wear resistance (Kim et al. 2002). The filler content in a composite is also determined by the shape of the fillers.
Composite restorations Conclusion |

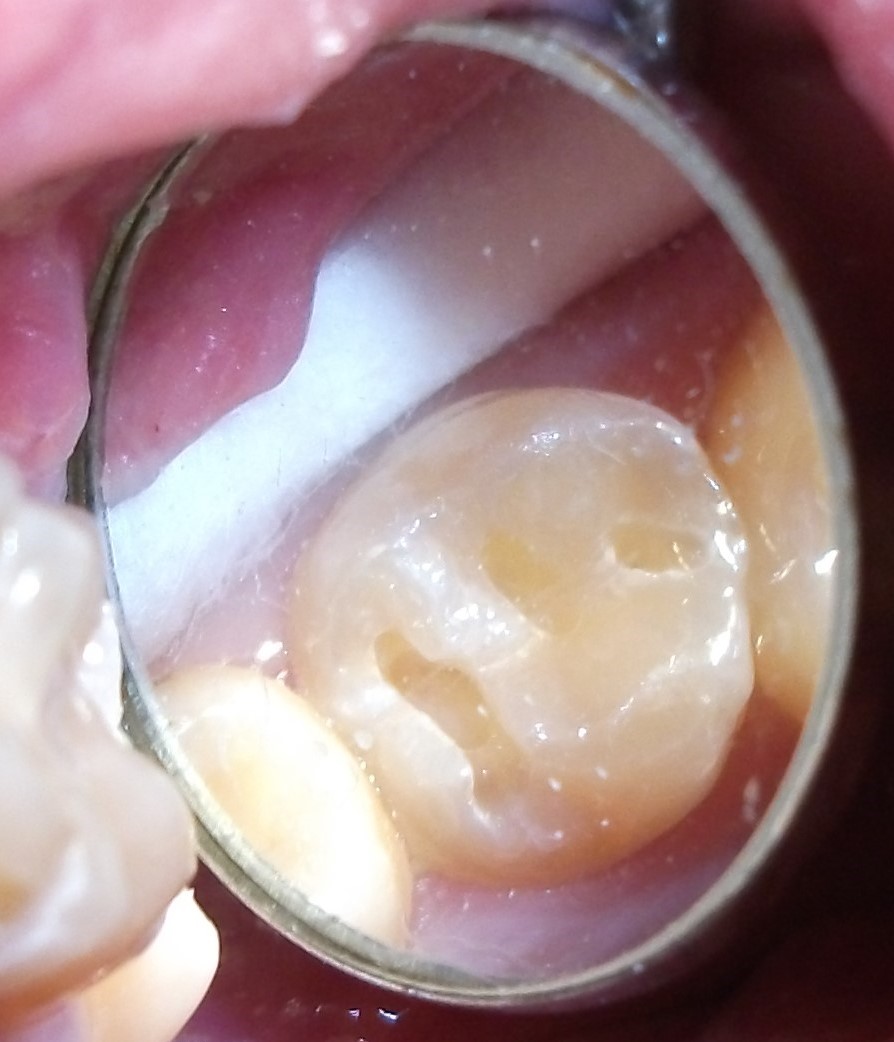 Minimally-invasive preparation and
Minimally-invasive preparation and 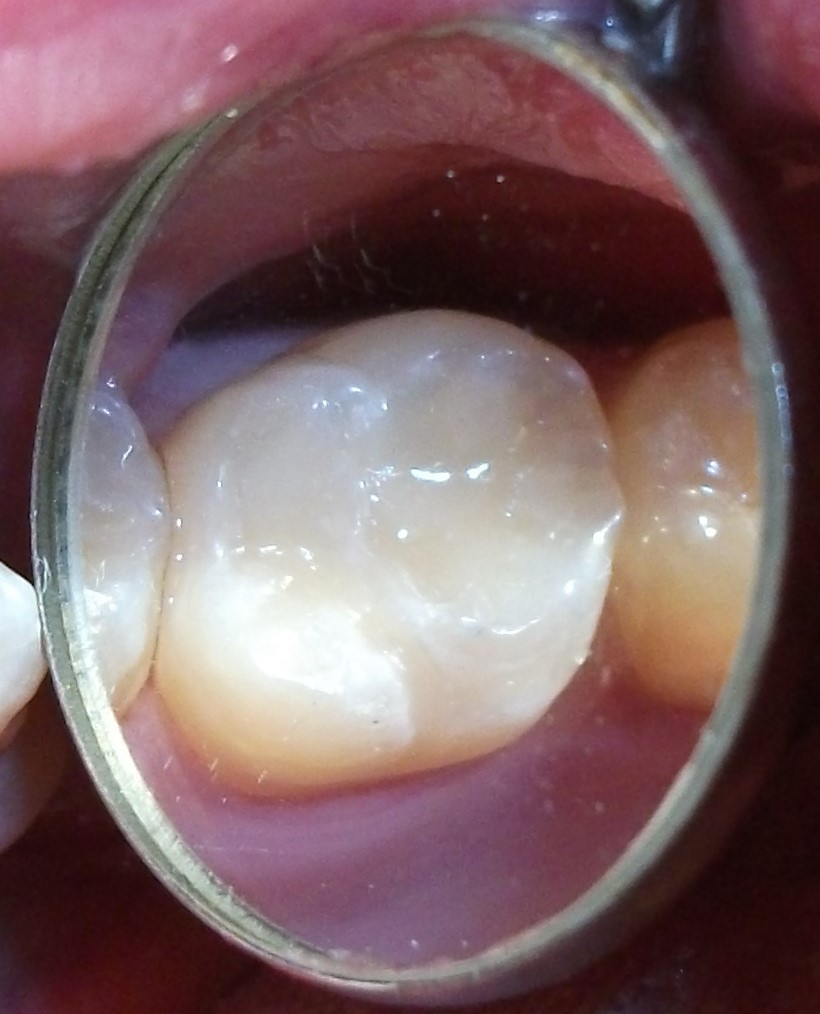 indiscernible composite restoration
indiscernible composite restoration